Różnica między POChP i CHF
- 4712
- 866
- Prokop Cebula
Co to jest POCh?
Przewlekła obturacyjna choroba płuc (POChP) jest chorobą płuc, charakteryzujących się ograniczeniem przepływu powietrza w drogach oddechowych - częściowo lub całkowicie nieodwracalnej. Wynika z zapalenia tkanki płucnej (miąższu) spowodowanego wdychaniem gazów i cząstek.
POChP obejmuje dwa główne składniki - przewlekłe zapalenie oskrzeli i płuc płucny.
Przewlekłe zapalenie oskrzeli definiuje się jako zapalenie w drogach oddechowych, co powoduje kaszel i flegmę, trwając nie mniej niż 3 miesiące w ciągu dwóch kolejnych lat. W przewlekłym zapaleniu oskrzeli następuje restrukturyzacja ściany dróg oddechowych, co powoduje zwężenie światła oskrzeli. To prowadzi do trwałego ograniczenia przepływu powietrza.
Rozedma płucna jest trwałym rozszerzeniem pęcherzyków płucnych w wyniku zniszczenia elastycznych włókien w ich ścianach. Powoduje zawalenie się małych dróg oddechowych, w wyniku czego zaburzona jest funkcja płuc.

Głównym czynnikiem ryzyka powodującym POChP jest palenie. Inne czynniki ryzyka to:
- Zanieczyszczone powietrze;
- Częste infekcje oddechowe;
- Intensywna i przedłużająca się narażenie na szkodliwe substancje w środowisku pracy (proszki i chemikalia);
- Dziedziczny niedobór alfa-1-antytrypsyny;
- Płeć;
- Wiek itp.
Pacjenci z POChP są głównie mężczyznami w wieku powyżej 40 lat, palaczy.
Przebieg POChP dotyczy faz zaostrzenia i poprawy stanu pacjenta.
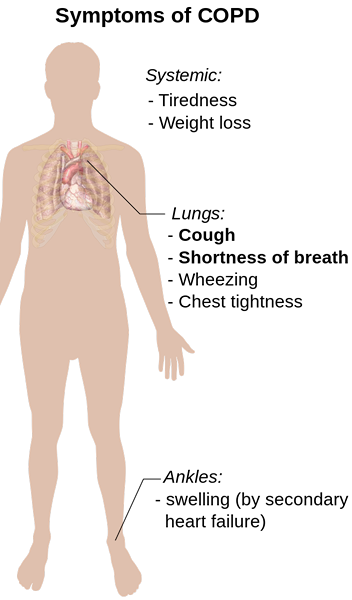
Objawy POChP obejmują kaszel, duszność, syk, ból i ucisk w klatce piersiowej, zmniejszona zdolność fizyczna, świszczący oddech. Wraz z postępem choroby pojawiają się oznaki niewydolności oddechowej - siniaki błony śluzowej (sinica), senność w ciągu dnia i bezsenność w nocy, ból głowy, zamieszanie itp.
Diagnoza jest wytwarzany przez lekarza na podstawie szczegółowej historii, badań i potwierdzenia niedrożności dróg oddechowych za pomocą spirometrii.
Radykalne leczenie nie istnieje. Istnieje tylko kontrola nad objawami choroby. Kluczowym punktem leczenia jest zaprzestanie palenia.
Kaszel nie powinien być hamowany przez leki, ponieważ jest to mechanizm ochronny. Po zaostrzeniu stanu dodaje się leki, w tym sekretagogi, leki przeciwzasowe, leki oskrzela, antybiotyki, leki przeciwzapalne, kortykosteroidy, rehabilitacja płucna. Chirurgia redukcji objętości płuc i przeszczep płuc mogą być konieczne w przypadku rozedmy płucnej.
Co to jest CHF?
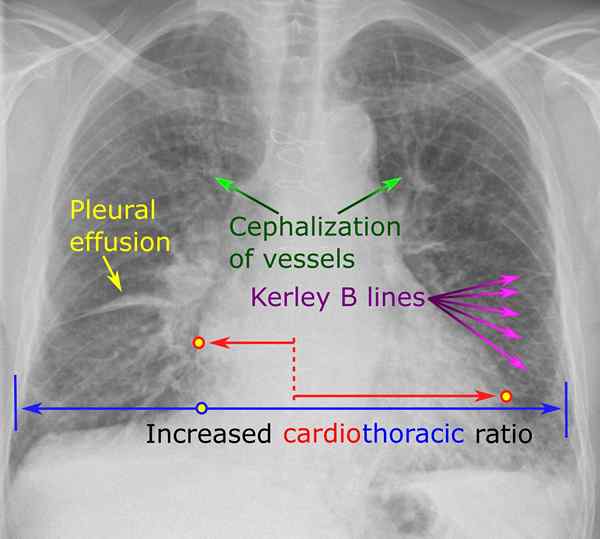
Zorganiczna niewydolność serca (CHF) to zespół kliniczny o łatwym zmęczeniu, duszność, ograniczona zdolność fizyczna, stagnacja płucna i/lub ogólnoustrojowa ze względu na niezdolność serca do pompowania i/lub przyjmowania wystarczającej ilości krwi, aby zaspokoić potrzeby metaboliczne potrzeb metabolicznych tkanki.
W CHF moc pompowania serca jest słabsza niż zwykle - krew porusza się przez serce i ciało wolniejsze, a ciśnienie w sercu unosi się. W rezultacie serce nie jest w stanie transportować wystarczającej liczby składników odżywczych i tlenu, aby zaspokoić potrzeby organizmu. Zawory reagują rozciąganiem, aby przytrzymać więcej krwi w celu pompowania lub stwardniały i sztywniejsze. Pomaga to przez chwilę, ale z czasem mięsień serca i ściany stają się słabsze i niezdolne do pompowania krwi niezbędną siłą. W rezultacie nerki często reagują, powodując, że organizm zatrzymuje sód i płyny. Dekompensacja występuje w układzie żylnym.
Objawy CHF obejmują powierzchowne i szybkie oddychanie, nocną krótkość oddechu, drażniąca suchy kaszel, różowa plwocina, kołatanie serca, sinicę ust, pocenie się, zimno i bladą skórę, lęk itp.
CHF jest spowodowany różnymi warunkami, które uszkadzają mięśnie sercowe, w tym:
- Zawał serca;
- Choroba wieńcowa;
- Kardiomiopatia.
Prowokowanie czynników CHF to:
- Zwiększony stres;
- Zwiększone spożycie sodu (soli) i płynów;
- Płucny zakrzepowo -zatorowy;
- Infekcje serca, ogólnoustrojowe i płucne;
- Zaostrzenie niedokrwiennej choroby serca;
- Początek lub pogorszenie niedomykalności zastawki;
- Rozwój innej choroby serca;
- Inne choroby - choroba nerek, choroba wątroby, chirurgia niekardiologiczna, uraz, zatrucie, niedrożność prostaty itp.
W zależności od dotkniętej komory CHF może być:
- Niewydolność serca w lewej stronie - wpływa na lewą komorę;
- Prawe niewydolność serca - wpływa na prawą komorę;
- Całkowita niewydolność serca - na obie komory są dotknięte.
CHF jest zdiagnozowane przez badania fizyczne i instrumentalne, w tym osłuchiwanie serca i płuc, echokardiografia, elektrokardiografia, radiografia płuc, analiza gazu krwi.
Leczenie niewydolności CHF ma na celu:
- Leczyć podstawową chorobę;
- Usunąć czynniki prowokujące i indukujące;
- Poprawić kurczliwość mięśnia sercowego, kontrolę i korekcję częstotliwości komorowej itp.
Główne grupy leków stosowane w leczeniu niewydolności serca to:
- Inhibitory ACE;
- Beta-blokerzy;
- Leki moczopędne;
- Glikozydy serca;
- Rozszerzające naczyniacze - azotany;
Różnica między POChP i CHF
-
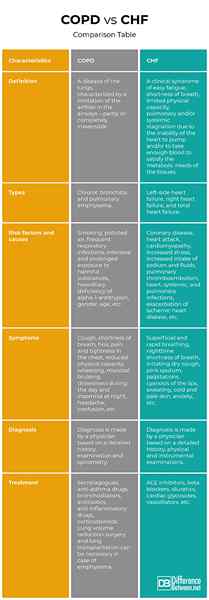
Definicja
POChP: POChP jest chorobą płuc, charakteryzujących się ograniczeniem przepływu powietrza w drogach oddechowych - częściowo lub całkowicie nieodwracalnej.
CHF: CHF to zespół kliniczny o łatwym zmęczeniu, duszność, ograniczona zdolność fizyczna, stagnacja płucna i/lub ogólnoustrojowa ze względu na niezdolność serca do pompowania i/lub przyjmowania wystarczającej ilości krwi, aby zaspokoić potrzeby metaboliczne tkanek tkanek.
-
Typy
POChP: POChP obejmuje dwa główne składniki - przewlekłe zapalenie oskrzeli i płuc płucny.
CHF: W zależności od dotkniętej komory CHF może być niewydolność serca po lewej stronie, niewydolność serca i całkowita niewydolność serca.
-
Czynniki ryzyka i przyczyny
POChP: Głównym czynnikiem ryzyka powodującym POChP jest palenie. Inne czynniki ryzyka to zanieczyszczone powietrze, częste zakażenia oddechowe, intensywne i przedłużone narażenie na szkodliwe substancje, dziedziczny niedobór alfa-1-antytrypsyny, płeć, wiek itp.
CHF: CHF może być spowodowane chorobą wieńcową, zawałem serca, kardiomiopatią. Czynniki prowokujące są zwiększone stres, zwiększone spożywanie sodu i płynów, zakrzep płucny, zakręty serca, serce, układowe i płucne, zaostrzenie choroby niedokrwiennej serca, początek lub pogorszenie niedomykalności zastawkowej, inne choroby, inne choroby.
-
Objawy
POChP: Objawy POChP obejmują kaszel, duszność, syk, ból i ucisku w klatce piersiowej, zmniejszoną zdolność fizyczną, świszczący oddech. Wraz z postępem choroby pojawiają się oznaki niewydolności oddechowej - siniaki błony śluzowej, senność w ciągu dnia i bezsenność w nocy, ból głowy, zamieszanie itp.
CHF: Objawy CHF obejmują powierzchowne i szybkie oddychanie, nocną krótkość oddechu, drażniąca suchy kaszel, różowa plwocina, kołatanie serca, sinicę ust, pocenie się, zimno i bladą skórę, lęk itp.
-
Diagnoza
POChP: Diagnoza jest postawiona przez lekarza na podstawie szczegółowej historii, badań i potwierdzenia niedrożności dróg oddechowych za pomocą spirometrii.
CHF: Diagnoza jest postawiona przez lekarza na podstawie szczegółowej historii, osłuchiwania serca i płuc, echokardiografii, elektrokardiografii, radiografii płuc, analizy gazu krwi.
-
Leczenie
POChP: Głównymi grupami leków stosowanych w leczeniu POChP są sekretagogi, leki przeciwzasowe, leki oskrzelowe, antybiotyki, leki przeciwzapalne, kortykosteroidy. Chirurgia redukcji objętości płuc i przeszczep płuc mogą być konieczne w przypadku rozedmy płucnej.
CHF: Głównymi grupami leków stosowanych w leczeniu CHF są inhibitory ACE, beta -blokery, leki moczopędne, glikozydy sercowe, rozszerzające naczynia krwionośne - azotany itp.
POChP vs. CHF: Tabela porównawcza
Podsumowanie POChP vs. CHF:
- POChP jest chorobą płuc, charakteryzujących się ograniczeniem przepływu powietrza w drogach oddechowych - częściowo lub całkowicie nieodwracalnej.
- CHF to zespół kliniczny o łatwym zmęczeniu, duszność, ograniczona zdolność fizyczna, stagnacja płucna i/lub ogólnoustrojowa ze względu na niezdolność serca do pompowania i/lub przyjmowania wystarczającej ilości krwi, aby zaspokoić potrzeby metaboliczne tkanek tkanek.
- POChP obejmuje dwa główne składniki - przewlekłe zapalenie oskrzeli i płuc płucny. CHF może to być niewydolność serca po lewej stronie, prawe niewydolność serca i całkowita niewydolność serca.
- Głównymi czynnikami ryzyka powodującymi POChP to palenie, zanieczyszczone powietrze, częste zakażenia oddechowe, intensywne i przedłużone narażenie na szkodliwe substancje, dziedziczny niedobór alfa-1-antytrypsyny, płci, wieku itp. CHF może być spowodowane chorobą wieńcową, zawałem serca, kardiomiopatią, zwiększonym stresem, zwiększonym spożyciem sodu i płynów, zakaźnymi zakrzepami płucnymi, serca, układem układowym i płucnym, innymi chorobami.
- Objawy POChP obejmują kaszel, duszność, syk, ból i ucisku w klatce piersiowej, zmniejszoną zdolność fizyczną, świszczący oddech. Wraz z postępem choroby pojawiają się oznaki niewydolności oddechowej. Objawy CHF obejmują powierzchowne i szybkie oddychanie, nocną krótkość oddechu, drażniąca suchy kaszel, różowa plwocina, kołatanie serca, sinicę ust, pocenie się, zimno i bladą skórę, lęk itp.
- Diagnoza POChP jest dokonywana na podstawie szczegółowej historii, badań i potwierdzenia niedrożności dróg oddechowych za pomocą spirometrii. Diagnoza CHF jest dokonywana na podstawie szczegółowej historii, osłuchiwania serca i płuc, echokardiografii, elektrokardiografii, radiografii płuc, analizy gazu krwi.
- Głównymi grupami leków stosowanych w leczeniu POChP są sekretagogi, leki przeciwzasowe, leki oskrzelowe, antybiotyki, leki przeciwzapalne, kortykosteroidy. Chirurgia redukcji objętości płuc i przeszczep płuc mogą być konieczne w przypadku rozedmy płucnej. Głównymi grupami leków stosowanych w leczeniu CHF są inhibitory ACE, beta -blokery, leki moczopędne, glikozydy sercowe, rozszerzające naczynia krwionośne - azotany itp.

